目前关于CAR-T细胞治疗的临床研究主要集中在难治性复发急性淋巴细胞白血病(a―cute lymphoblastic leukemia,ALL)和慢性淋巴细胞白血病(chronic lymphoblastic leukemia,CLL)等血液系统肿瘤胰腺癌及肺癌等实体肿瘤中也有相应的基础或前期临床研究。免疫相关毒副反应是CAR-T细胞治疗肿瘤临床试验的难点,对其预防、控制及随访监测均存在较多问题有待解决,本文将以此为主要切入点,结合多家CAR-T治疗和研究机构及本中心前期临床经验,探讨CAR-T治疗相关毒副反应的临床对策。
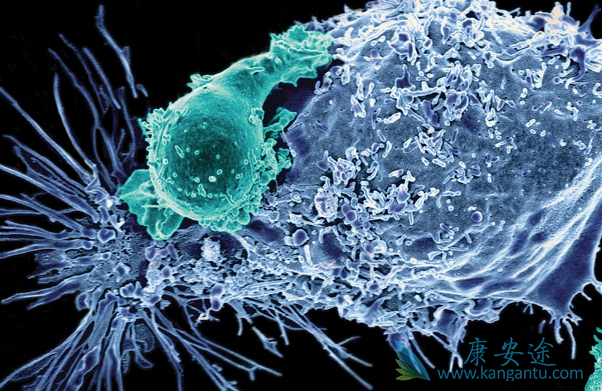
CAR-T细胞疗法的生物学毒性。CAR-T细胞疗法毒性反应的主要潜在机制包括:CAR-T细胞攻击共表达肿瘤抗原的正常组织或器官,例如抗CD19的CAR-T细胞攻击损伤正常B细胞,甚至可导致B细胞耗竭。在某些不可预知的情况下,即使未表达CAR-T细胞的靶抗原,若正常组织所带细胞表面标记与靶抗原存在结构或序列的部分相同(或相似),CAR-T可以通过交叉反应机制损伤正常组织;CAR-T输注或化疗预处理造成的急性过敏反应和肿瘤细胞大量死亡后引起肿瘤溶解综合征( tumor lysis syndrome,TLS);淋巴细胞在治疗后大量活化、溶解并释放大量细胞因子所造成的细胞因子释放综合征( Cytokine releasesyndrome,CRS);CAR-T细胞输注后由于CRS及其他不明原因造成的神经毒性;基因治疗的载体(慢病毒等)通过插入突变机制,可能引起人体内自发复制、增殖并导致第二肿瘤的发生。
脱靶效应( off targeteffect)。CAR-T细胞的靶抗原往往也一定程度上表达于正常组织及器官表面,所产生的交叉免疫杀伤效应可以通过严格筛选靶抗原加以控制,但还无法完全避免。在转移性肾癌CAR-T的临床试验中,患者在输注自体CAR-CAIX细胞后发生严重黄疸,肝脏穿刺活检结果显示在胆道周围有明显的T细胞浸润,提示发生了胆管炎,采用免疫组化染色发现在T细胞浸润区域的胆管上皮有较高的CAIX表达,从而揭示了CAR-CAIX细胞对正常组织的损害机制。此外,在CAR-Her-2临床试验中,转移性结直肠癌患者在输注细胞后,发生了急性肺水肿,并最终死于呼吸衰竭,分析其主要原因是CAR-T细胞攻击了部分表达Her-2的正常肺组织。CAR-T细胞的这种损伤机制与抗原有关,除评估所选择抗原在肿瘤部位及全身分布的特点外,还需在进行临床前试验时对患者进行严格管理。












请简单描述您的疾病情况,我们会有专业的医学博士免费为您解答问题(24小时内进行电话回访)