细胞因子的风暴具替是指在机体的在被感染之后人的体内的微生物是在被感染之后体内的多种的细胞因子就会大量的产出,例如TNF-α、IL-1、IL-6、IL-12、IFN-α、IFN-β、IFN-γ、MCP-1和IL-8。这些因子细胞可会引起急性呼吸窘迫综合症和多器官衰竭的重要原因。
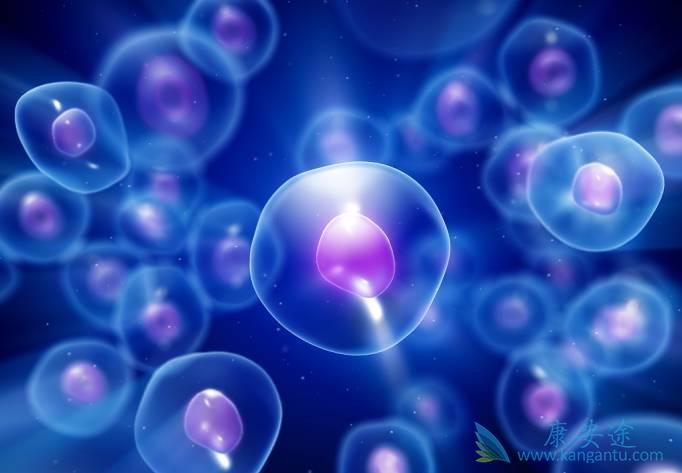
失控的炎症反应――细胞因子风暴
细胞因子风暴又称高细胞因子血症,是全身性炎症反应,通常由微生物感染引起,表现为多种细胞因子在短期内大量分泌,可造成多种组织和器官损伤,使机体发生多器官衰竭甚至死亡。在抵御病原体侵袭时,机体免疫细胞分泌大量细胞因子,细胞因子又转而刺激免疫细胞。通常情况下,这一正反馈调节受到一定的调控。然而在某些情况下,这种调节机制失灵,机体内免疫细胞被大量活化,进而分泌更多细胞因子,即细胞因子风暴。
细胞因子风暴主要是由于机体炎症反应失控所致
机体受到感染或创伤后,炎症反应是人体进行抵御的首要反应,这种反应可以激活人体内的固有免疫和适应性免疫应答,并通过此种应答解决问题,恢复体内的动态平衡。在炎症反应过程中若无能力去对整个过程进行调控,其对周围细胞所带来的附带损伤可能会是灾难性的,将会导致败血症甚至死亡。但若控制得当,炎症反应可以有效地阻止病原体入侵,而对周围细胞基本没有或者无长期损害。
识别阶段
机体感染后,固有免疫系统的免疫细胞通过辨别入侵微生物的相关分子模式(PAMP)而确认病原体。宿主体内吞噬细胞表面可识别PAMP的受体被称为模式识别受体(PRRs)。当PRRs被激活并与其配体相结合后就会触发信号级联反应,从而导致特定的细胞因子产生。炎症的早期阶段,这些蛋白质信使因子可对免疫应答的持续时间和强度进行调节,且这些细胞因子可促进(促炎)或者抑制(抗炎)炎症反应。
集结阶段
当确认炎症反应已经启动,某些宿主细胞开始分泌趋化因子。白细胞沿着内皮随着趋化因子的梯度浓度滚动到炎症部位,并穿过细胞连接到达损伤或感染的组织。
攻击阶段
PAMPs诱导的细胞因子和由白细胞生成的炎性细胞因子,以及TNF-α、IL-6和IL-1家族成员都有着不同程度的促炎作用。TNF-α和IL-1β诱导血管舒张和通透性以促使免疫细胞更快到达受损伤部位,同时IL-β和IL-6可诱导补体起到调理作用。在炎症反应调解过程中,炎性细胞因子还可以影响到大脑并产生如发烧、恶心和厌食等生理症状。
许多具有抗炎性的细胞因子就是负责进行炎性反应调节,如IL-10和TGF-β。每种细胞因子在炎性反应中也起到着不同作用,如Th2的免疫应答产物可以抑制Th1的免疫应答,反之亦如此。
病原体引发细胞因子风暴导致机体损伤
急性呼吸窘迫综合征(acute respiratory distress syndrome, ARDS) 临床常见危重症,其发病急、病情重、治疗手段有限,病死率高达40%~70%。ARDS的根本发病原因即细胞因子风暴:肺组织中炎症反应失控,过度免疫应答使大量的免疫细胞在肺中激活、募集。
SARS冠状病毒、2009甲型H1N1流感病毒、禽流感病毒,均可导致细胞因子风暴。其重症感染患者的血清中IL-17、IP-10、 IL-6、KC、G-CSF、GM-CSF、MCP-1、MIG等细胞因子的水平显著增高。细胞因子风暴在上述病毒导致的ARDS中具有重要作用。这些病毒感染后机体免疫系统的应答,本意是要将病毒清除,结果却被病毒诱发产生了失控的过激反应,免疫调控网络失衡、负反馈的缺失和正反馈的不断自我放大,使得多种细胞因子异常升高,最终导致单或多器官损伤、功能衰竭而致死。
目前临床上对于细胞因子风暴与ARDS尚无特异性治疗手段,多采用给予抗感染药物、糖皮质激素、营养支持、人工通气辅助等非特异性联合治疗措施。
临床应用最多且最有效的辅助治疗药物仍为糖皮质激素。糖皮质激素非特异性地抑制ARDS的炎症反应。但使用激素的副作用较大,长期使用时副作用更加明显,例如长期使用糖皮质激素容易引起二重感染、糖尿病、骨质疏松、高血压和骨坏死等副作用。
详情请到 医疗 http://www.kangantu.org/news/











请简单描述您的疾病情况,我们会有专业的医学博士免费为您解答问题(24小时内进行电话回访)